L’excellence en santé, un engagement pour toutes les générations

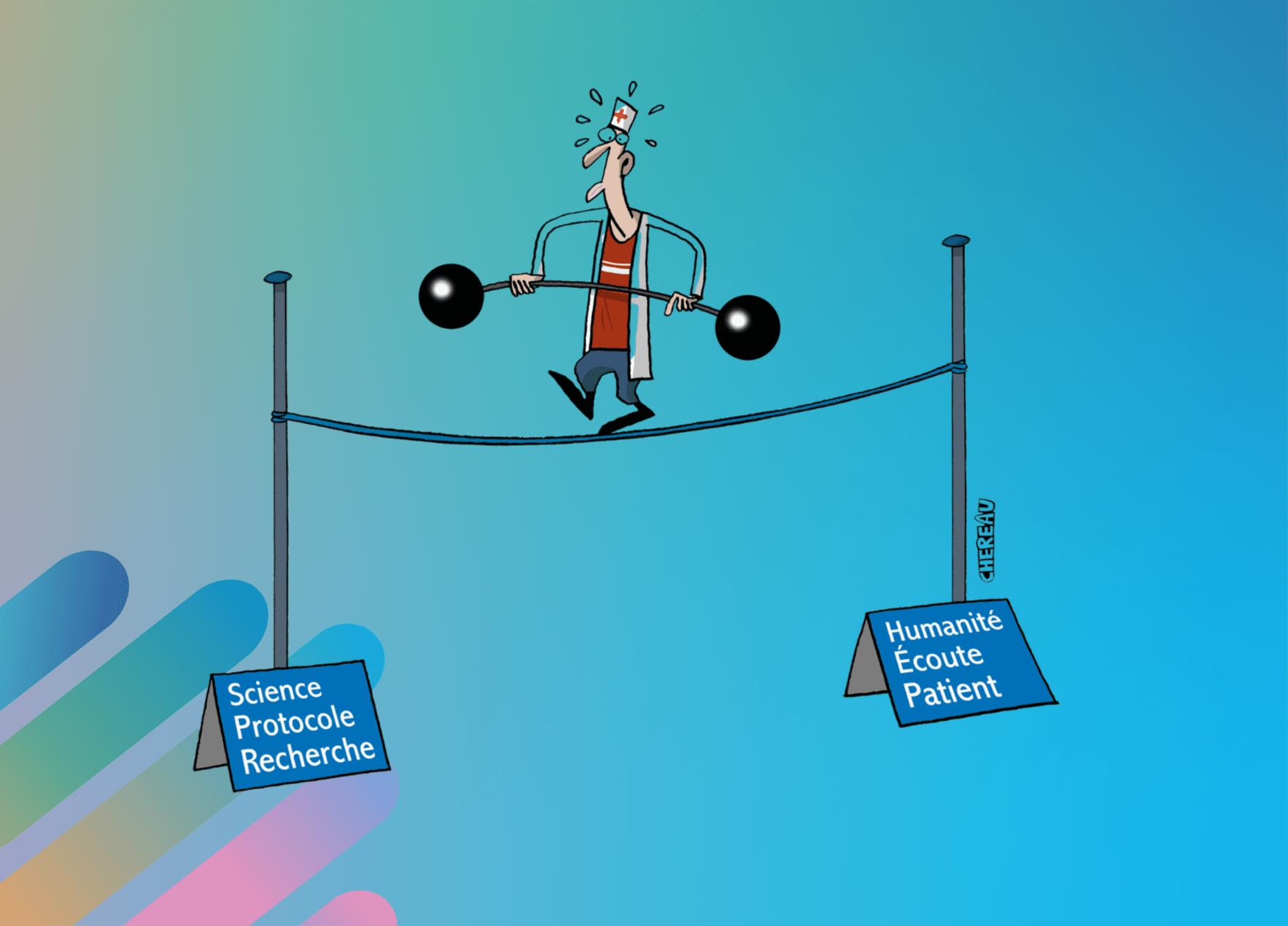
Fonction publique hospitalière et responsabilité financière : enjeux et évolutions

Numérique à travers les générations : usages, fractures et nouvelles pratiques

Les lauréats 2026
Lire la suite

Pour une éthique de l’accompagnement des personnes vieillissantes
Lire la suite

Pour bâtir une société de la longévité
Lire la suite

Renoncements aux soins : une situation qui s’aggrave
Lire la suite
Crise de la santé mentale. Les jeunes et les femmes en première ligne
Lire la suite


L’excellence en santé, un engagement pour toutes les générations

Le modèle populationnel s’affirme en France

Vulnérabilités – Inventer la solidarité de demain


Fonction publique hospitalière et responsabilité financière : enjeux et évolutions

Prendre soin des soignants

Accompagner les parcours professionnels

Solution CRM : l’alliée de taille de vos campagnes de fin d’année !
La fin de l’année est une période cruciale pour les établissements de santé, les Instituts de recherche et les associations dans leur ensemble. En effet, 60 % des dons sont collectés au cours du dernier trimestre de l’année (source : benchmark iRaiser 2023 vs. 2022). C’est à ce moment que le volume de dons atteint son apogée, en grande partie en raison du calendrier fiscal et de l’élan de générosité associé à la période.
Lire la suite

Thérapies géniques : les perspectives d’un laboratoire de pointe
Quels sont les enjeux et les espoirs actuels suscités par les nouvelles thérapies géniques ? Leader mondial du secteur, Orchard Therapeutics propose de nouvelles solutions. Nous avons fait le point avec Cécile Sourdon, directrice générale d’Orchard Therapeutics France.
Sponsorisé par Orchard therapeutics
Lire la suite
Une radiologie à la fois performante, durable et inclusive : la vision intégrée de Fujifilm Healthcare
Devenue l’un des leaders mondiaux des équipements d’imagerie, Fujifilm Healthcare
réaffirme son ambition de rendre la radiologie plus accessible, plus écoresponsable et
plus centrée sur les besoins réels des patients. En s’appuyant sur une innovation technologique
continue, le groupe développe des solutions adaptées à tous les territoires et à
toutes les typologies de patients, tout en conciliant excellence clinique, sobriété énergétique
et inclusion.
Sponsorisé par Fujifilm Healthcare
Lire la suite
Numih France : une métamorphose au service d’un numérique hospitalier souverain, éthique et sécurisé
Né de la fusion entre le Mipih et le SIB, Numih France s’impose comme un acteur public de référence dans le domaine du numérique en santé. En conjuguant innovation, ancrage territorial et valeurs de service public, ce nouveau groupement d’intérêt public (GIP) porte une vision d’excellence, pragmatique et souveraine de la transformation numérique des établissements de santé.
Sponsorisé par Numih France
Lire la suite
Agenda
Master Class : Tout le monde communique à l’hôpital : comment ne pas saturer ?
11 juin 2026
En visioconférence
14ᵉ Congrès Francophone sur La Fragilité
16 juin 2026 au 17 juin 2026
Toulouse
Face au cancer, les hôpitaux publics en action
17 juin 2026
Académie Nationale de Médecine, 16 rue Bonaparte - 75006 Paris
La communication au coeur du soin. La CAA, une démarche concrète en soutien des échanges patients/soignants
Lire la suite

Cancer et travail : séquelles invisibles et risque statutaire
Lire la suite
Soigner un proche, une prise en charge comme une autre ?
Lire la suite


Numérique à travers les générations : usages, fractures et nouvelles pratiques
Opérationnaliser la responsabilité populationnelle : un enjeu d’organisation plus que de technologie
Lire la suite

Financement de l’innovation – Quelles perspectives pour 2026 ?
Lire la suite

Souveraineté numérique

Médecine nucléaire

Vent d’IA sur l’hôpital public
La communication au coeur du soin. La CAA, une démarche concrète en soutien des échanges patients/soignants
Lire la suite
Val’Consult. Handicap : lever les obstacles d’accès aux soins
Lire la suite
L’expérience patient au service de la déprescription
Lire la suite
Panorama de jurisprudence
Lire la suite
IA à l’hôpital – Mettre un peu de sécurité juridique dans tout ça ?
Lire la suite
Panorama de jurisprudence
Lire la suite


Architecture et psychiatrie

Achats hospitaliers : sécuriser, anticiper, s’adapter

Le patient acteur de la transformation du système de santé
Accédez au contenu
Envie de lire plus de contenu ?
Abonnez-vous pour accéder à tous les contenus en ligne et recevoir un numéro du magazine papier tous les deux mois. Ou créez un compte gratuitement pour accéder aux articles libres d’accès.